続く下痢や血便…「潰瘍性大腸炎」の症状・原因・治療を専門医が解説
「潰瘍性大腸炎」と診断され、ご不安な気持ちでこのページをご覧になっている方もいらっしゃるかもしれません。この病気は国の「指定難病」のひとつですが、決して命に直結する病気というわけではなく、多くの場合、適切な治療によって症状をコントロールし、健康な方と変わらない生活を送ることが可能です。
日本の患者数は増加傾向にあり、決して珍しい病気ではありません。まずは病気について正しく理解し、前向きに治療に取り組むための一歩として、このページをお役立てください。
潰瘍性大腸炎とは?

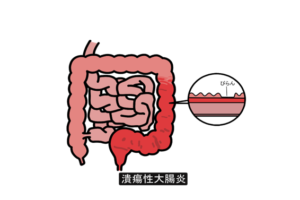
潰瘍性大腸炎とは、大腸の最も内側にある「粘膜」という層に、原因不明の炎症や潰瘍(粘膜が深く傷ついた状態)が慢性的にできる病気です。「クローン病」と並び、炎症性腸疾患(IBD)の代表的な疾患です。
この病気には、以下のような特徴があります。
- 病変の場所: 原則として、肛門に近い「直腸」から始まり、連続的に奥(口側)へと広がっていきます。クローン病と異なり、瘻孔(腸に穴が開いて他の臓物と繋がること)や膿瘍(膿のたまり)ができることはありません。
- 患者像: 発症年齢のピークは20代の若年層ですが、どの年代でも発症します。性別に差はありません。日本の患者数は約17万人と報告されています。
- 経過: 症状が強く現れる「活動期」と、症状が落ち着いている「寛解(かんかい)期」を繰り返すことが多く、長期的な付き合いが必要になります。
潰瘍性大腸炎の主な原因
残念ながら、潰瘍性大腸炎がなぜ発症するのか、その明確な原因はまだわかっていません。
しかし、近年の研究により、遺伝的な要因を持つ方が、食生活の変化や腸内細菌、ストレスといった環境要因にさらされることで、体内の免疫システムが異常に働き、自らの大腸を攻撃してしまうことが、炎症の引き金になっていると考えられています。
潰瘍性大腸炎の主な症状
最も代表的な症状は、血便(血液の混じった便)や粘血便(粘液と血液が混じった便)を伴う下痢と、腹痛です。
主な症状
- 下痢・血便: 1日に10回以上トイレに行くこともあります。便は出ずに、血液と粘液だけが出る場合もあります。
- 腹痛: しぶるような鈍い痛みや、けいれん性の痛みを感じます。
全身症状・合併症
- 全身症状: 重症になると、発熱、体重減少、貧血、全身の倦怠感などが現れます。
- 合併症(腸管外): まれに関節や皮膚、眼などに炎症が起こることもあります。
【重要な注意点】症状がなくても治療の継続を
症状が治まっている「寛解期」でも、大腸粘膜の微細な炎症は続いていることがあります。自己判断で治療を中断してしまうと、再燃(症状が悪化すること)のリスクが高まるため、継続的な治療が非常に重要です。
診断のための検査
症状や経過を詳しくお伺いした上で、感染症など他の病気の可能性を否定し、正確に診断するために以下の検査を組み合わせます。
血液検査
体内の炎症の程度(CRPなど)や、出血による貧血の有無、栄養状態を評価します。
便検査

- 便培養検査: 感染性腸炎ではないことを確認します。
大腸内視鏡検査(大腸カメラ)
潰瘍性大腸炎の診断において最も重要な検査です。大腸の粘膜を直接観察し、特徴的な炎症や潰瘍の有無、病変の範囲を確認します。また、組織の一部を採取(生検)し、顕微鏡で調べることで確定診断に至ります。
治療の目標と選択肢
潰瘍性大腸炎を完治させる内科的治療はまだありません。そのため、現在の治療の目標は、異常な炎症を抑え、症状のない「寛解」の状態をできるだけ長く維持することです。
治療は、病気の重症度や炎症の範囲に応じて、段階的に行われます。
基本治療薬(5-アミノサリチル酸製剤:5-ASA)
軽症~中等症の治療の基本となる薬です。活動期の炎症を抑えるだけでなく、寛解期を維持する効果もあり、内服薬や坐薬、注腸薬として長期的に使用します。
ステロイド
中等症~重症で炎症が強い場合に用いられる、強力な抗炎症作用を持つ薬です。活動期の症状を速やかに改善させる効果がありますが、長期的な使用は副作用のリスクがあるため、症状が落ち着けば徐々に減量・中止します。
免疫調節薬・生物学的製剤・JAK阻害薬など
ステロイドで効果が不十分な場合や、減量すると再燃してしまう難治例に用いられます。免疫の異常に直接働きかける注射薬(生物学的製剤)や、経口薬(JAK阻害薬など)があり、治療の選択肢は近年大きく広がっています。
外科的治療(手術)
内科的治療で効果が得られない重症例や、大量出血、穿孔(腸に穴が開くこと)、大腸がんを合併した場合などに行われます。手術では大腸をすべて摘出するため、病気自体は根治します。近年では、肛門の機能を温存する術式(IPAA)が主流となっており、手術後も多くの方が人工肛門なしで生活を送ることができます。
放置するリスクと長期的な管理

劇症大腸炎(中毒性巨大結腸症)
まれな合併症ですが、炎症が極度に激しくなり、腸が拡張して動かなくなる危険な状態です。緊急入院と強力な治療が必要で、改善しない場合は緊急手術となります。
大腸がんのリスク
発症から7~8年以上が経過すると、大腸がんを発症するリスクが健常な方より高くなります。そのため、症状が落ち着いている寛解期でも、定期的な大腸内視鏡検査を受け、がんの早期発見に努めることが非常に重要です。
日常生活と食事について
食事について

特定の食事が病気を治すという科学的根拠はありません。基本はバランスの良い食事です。
ただし、活動期で症状が強い時は、腸への負担を減らすために、食物繊維の多い食品(根菜、きのこ類など)や脂質の多い食事、香辛料などの刺激物を避けると症状が和らぐことがあります。寛解期には過度な食事制限はせず、体調を見ながら食べられるものの幅を広げていくことが大切です。
日常生活で心がけること
潰瘍性大腸炎の原因はストレスではありませんが、心身の過度なストレスは免疫のバランスを崩し、症状を悪化させる一因になりえます。十分な休養と睡眠をとり、趣味などで上手にストレスを発散することも、穏やかな状態を保つためには大切です。
ご不安な方はお早めにご相談ください

潰瘍性大腸炎は、長期にわたる管理が必要な病気ですが、治療法は日々進歩しています。ご自身の病状を正しく理解し、主治医と相談しながら治療を継続することで、仕事や学業、趣味など、自分らしい生活を送ることは十分に可能です。
下痢や血便が続くなど、気になる症状があれば、決して放置せず、炎症性腸疾患連携専門医のいる当クリニックへご相談ください。


